Пара интересных новостей. Первая — про повторный курс braf ингибиторов, вполне себе даже прикладная, а вторая, хоть и находится в стадии разработки, но сулит хорошую точность и большую пользу.
А так же экскурс в историю, в виде статьи 2003г, про узловую меланому и ее отличия от остальных типов.
I.Повторный курс BRAF ингибиторов.
По данным исследования, больных прогрессирующей меланомой с появившейся устойчивостью к терапии BRAF можно лечить заново
Бельгийские исследователи сообщили, что больные прогрессирующей и метастатической меланомой, у которых появилось привыкание к BRAF-таргетной терапии, успешно прошли повторный курс braf ингибиторов после трехмесячной паузы.
Жидкая биопсия, проба на мутацию Idylla ctBRAF, разработанная Biocartis, использовалась для мониторинга мутационного статуса пациентов. Атравматичная проба биопсии обнаруживает ДНК опухоли, циркулирующей в крови.
Исследование «Комбинация дабрафениба и траметиниба для больных прогрессирующей меланомой с мутацией BRAFV600, раннее получавших ингибиторы BRAF и MEK: открытое, неконтролируемое, двуцентровое клиническое испытание фазы 2» (тот самый повторный курс braf ингибиторов) проводилось Бартом Неинсом из университетской больницы Брюсселя, и было опубликовано в журнале «The Lancet Oncology».
Пациенты с меланомой мутации BRAFV600 получают пользу от лечения, которое комбинирует ингибиторы BRAF и MEK, но, в конечном счете, развивается невосприимчивость и еще большее прогрессирование болезни. Однако преклинические исследования и исследования конкретных случаев показали, что приобретенная устойчивость к ингибированию BRAF может быть обратимой, и исследователи решили снова бросить вызов опухоли этими ингибиторами, чтобы увидеть, может ли лечение быть эффективным у определенных пациентов.
Команда провела проспективное клиническое испытание Фазы 2 (NCT02296996), оценивая противоопухолевую активность повторного лечения у 25 пациентов с прогрессирующей меланомой мутации BRAFV600, болезнь которых прогрессировала после лечения ингибиторами BRAF и MEK (тафинлар и мекинист). Все прекратили терапию на 12 недель. Затем этим пациентам давали тафинлар (дабрафениб) 150 мг перорально дважды в день и мекинист (траметиниб) 2 мг перорально один раз в день.
Исследователи оценили число пациентов, показывающих полную или частичную реакцию на повторный курс braf ингибиторов, основной результат исследования, используя критерии оценки ответа для солидных опухолей (RECIST).
Результаты показали, что восемь человек получили частичный ответ, и стабилизация болезни была отмечена у 10 пациентов. Повторный курс braf ингибиторов хорошо переносился без серьезных неблагоприятных событий; однако, у одного пациента было воспаление подкожной жировой ткани (панникулит), а у другого была высокая температура.
Основываясь на увиденной противоопухолевой активности, команда пришла к заключению, что повторный курс braf ингибиторов — потенциально новая возможность терапии для пациентов с прогрессирующей метастатической меланомой, у которых ранее она прогрессировала при использовании ингибиторов BRAF.
«Это важное открытие, поскольку эти результаты показывают, что мы можем возобновить лечение с обоснованными шансами на успех в случаях, где у нас нет эффективного стандартного лечения», сказал Барт Неинс, глава медицинской онкологии в университетской больнице Брюсселя (Бельгия), в выпуске новостей.
«Впервые исследование … показывает, что приостановка после прогрессирования может восстановить чувствительность к таргетной терапии», сказал Гирт Мертенс, главный научный сотрудник Biocartis, и что проба может «способствовать идентификации пациентов, получающих пользу от такого повторного лечения», учитывая «высокую точность в ведении пациентов».
**********************
Не могу сказать, что это очень уж прям выдающиеся результаты, НО, думается мне, что если вы принимали БРАФ, или БРАФ+ МЕК ингибиторы и у вас началось прогрессирование болезни, то не спешите их продавать! (если срок годности позволяет, конечно, и финансы)
Получается, что теперь есть три варианта продолжения лечения?
1. Переход на иммунотерапию.
2. Химиотерапия (если вы ее не использовали ранее)
3. Ждать три — четыре месяца и снова пробовать таргетные препараты
** Нужно отметить, что это еще только II фаза исследований и, конечно, тут надо опираться на мнение вашего лечащего врача.
*** Вообще, разговоры о повторном применении BRAF-ингибиторов ходили и раньше, только было непонятно откуда инфа берется.
II. Генетический анализ крови поможет выявить рецидив
Генетический анализ опухоли и образцы крови людей с одной из самых агрессивных форм рака кожи и без нее показали, что два новых анализа крови могут достоверно обнаружить ранее неопознаваемые формы болезни.
Исследователи из медицинского центра Лангон при университете Нью-Йорка и его онкологического центра Перлмуттера, приводившие испытание, говорят, что имеющие быстрые и точные инструменты мониторинга для всех типов метастатической меланомы, медицинского термина этого заболевания, могут облегчить врачам обнаружение ранних признаков рецидива рака.
Новые анализы крови, выполняемые в течение 48 часов, были разработаны совместно с лабораториями Био-Рад в Геркулесе, Калифорния. В настоящее время анализы доступны только для исследовательских целей (заостряю ваше внимание на этом факте прим Дядя Вадик).
По словам авторов исследования, новые инструменты могут первыми определить ДНК меланомы в крови пациентов, у которых рак уже распространяется и, у которых нет мутации в генах BRAF или NRAS, которые, как уже известно, стимулируют рост рака. Мутации и BRAF, и NRAS насчитывают более половины из 50 000 случаев меланомы, диагностируемой каждый год в Соединенных Штатах, и каждый может быть определен существующими анализами. Но исследовательская группа полагает, что, когда новые анализы станут доступными для использования в клиниках, можно будет выявить огромное количество всех видов меланомы.
«Наша цель состоит в том, чтобы использовать эти анализы для принятия более компетентных решений лечения и, особенно, для более раннего определения, когда лечение прекратило действовать, рост рака возобновился, и пациент должен сменить терапию», говорит старший исследователь, дерматолог Давид Польский, доктор медицины, доктор философии.
Польский представил последние результаты исследования своей команды на годовом собрании американской ассоциации научных исследований в области раковых заболеваний 2 апреля в Вашингтоне, округ Колумбия.
Как говорит Польский, Альфред В. Копф, доктор медицины, профессор дерматологии и онкологии в центре Лангон при университете Нью-Йорка и директор секции пигментных поражений в отделении дерматологии Рональда О.Перелмена, новые анализы отслеживают уровни фрагментов ДНК в крови, известных как циркулирующая опухолевая ДНК (соДНК), которые высвобождаются в кровь, когда опухолевые клетки умирают и распадаются.
Точнее сказать, анализ обнаруживает признак изменений в химических структурных элементах (или мутациях) гена, который управляет теломеразной обратной транскриптазы (TERT), белком, который помогает раковым клеткам поддерживать физическую структуру своих хромосом.
Польский говорит, что обнаруженные изменения встречаются в мутирующих структурных элементах, в которых цитидиновая молекула в состоянии включить-выключить для гена TERT заменяется другим структурным элементом под названием тимидин. Или же мутация C228T или C250T приводит к положению «включить», помогая опухолевым клеткам размножаться.
Согласно Польскому, у анализов крови могут быть преимущества перед существующими методами в мониторинге болезни, потому что у анализов нет радиационного облучения, которое наблюдается при КТ, и анализы можно делать чаще и без всякого труда.
По его словам, клинически подтвержденные анализы Био-Рад, также, вероятно, быстро получат широкое применение, потому что его предыдущее исследование показало, что подобные анализы крови на мутации BRAF и NRAS лучше определяли новый рост опухоли, чем существующие анализы крови на белковую лактатдегидрогеназу.
Уровни лактатдегидрогеназы (ЛДГ) могут снизиться во время агрессивного роста опухоли, но могут также повыситься в результате других болезней и биологических функций.
Мы, кстати, это дело ведь обсуждали с профессором Гутманом в 2015г. Ситуация с этим анализом мне напоминает онкомаркёр s100 , который ща прям повсеместно у нас стали сдавать, а ведь большинство пациентов не понимают, что толку от этого маркера нет вообще (от слова «совсем»).
Тоже самое и с ЛДГ — никакой точности этот анализ не дает.
Как пример: пьете вы Зелбораф. Сдали кровь — ЛДГ повышен, сдали снова через несколько недель — еще выше. О чем это говорит? О том, что Зелбораф не действует и курс надо прекращать? Нет, конечно!
А тогда о чем он говорит, я извиняюсь?
Не, я ни в коем случае не призываю вас отказываться от ЛДГ, но просто вы должны понимать, что все это «вилами на воде писано» и увидев рост показателей не стоит впадать в отчаяние.
Как часть продолжающегося испытания, исследователи проверяли результаты новых анализов против 10 образцов опухоли, взятых у пациентов центра Лангон при университете Нью-Йорка, у которых была и не была диагностирована метастатическая меланома. Они также проверили четыре образца плазмы крови у пациентов из центра Лангон при университете Нью-Йорка, страдающих эти заболеванием и без него.
Результаты анализа крови соответствовали всем случаям, известным как положительные или отрицательные для метастатической меланомы. Ученые заявляют, что успешное выявление встречалось для образцов со всего 1% видоизмененной соДНК в типичном 5 мл образце плазмы крови. Тем временем мутации TERT отсутствовали в анализах нормальной плазмы крови и ткани миндалин.
Польский говорит, что планируется дальнейшее исследование новых анализов крови для оценки их использования в мониторинге развития агрессивного рака, для более быстрого определения, когда необходимо перейти на альтернативную терапию, а так же можно ли использовать анализы для выявления других видов рака, таких как опухоли головного мозга, у которых также есть мутации TERT.
**************
У меня постепенно создается впечатление, что этих самых мутаций имеется просто бесчисленное множество, ну а плюс всех этих разработок конечно же в точности, которой сейчас просто нет.
С новостями все, а теперь небольшой экскурс в историю.
2003г Австралия. Интересная статья
III Узловая меланома не так проста, как кажется, или чем опасен быстрорастущий прыщик
ИСХОДНЫЕ ДАННЫЕ
Злокачественная меланома является четвертой наиболее часто диагностируемой злокачественной опухолью в Австралии. Узловая меланома (УМ) составляет менее 15% всех меланом, но насчитывает до 70 % опухолей толще 3 мм.
ЦЕЛЬ
Данная статья описывает клинические симптомы УМ, прогнозы и ведение больного.
ОБСУЖДЕНИЕ
Узловая меланома, в отличие от поверхностно распространяющейся меланомы, проявляется иначе и не отвечает критериям «ABCD», используемым для предупреждения врачей и пациентов о возможности постановки этого диагноза. Из-за быстро развивающейся глубины инвазии рекомендуется срочное направление к врачу-специалисту и широкое иссечение.
Злокачественная меланома является четвертой наиболее часто диагностируемой злокачественной опухолью в Австралии, составляющей приблизительно 800 смертельных случаев ежегодно. Новые данные государственного ракового регистра показывают, что в 1999 году в Австралии было диагностировано в общей сложности 8243 новых случаев (4627 мужчин, 3616 женщин) кожной меланомы.
Это была наиболее распространенная злокачественная опухоль, диагностируемая в возрастной группе от 15 до 44 лет, и для всех возрастов это было четвертое наиболее распространенное злокачественное новообразование; (10,4 %) у мужчин и треть (9,6 %) по частоте у женщин (а сейчас то что творится, интересно, если учесть, что год от года заболеваемость меланомой растет прим ДядяВадик).
Коэффициент заболеваемости увеличивается с возрастом, и средний возраст составил 61 год у мужчин и 54 года у женщин. Риск развития меланомы к 74 годам составляет один из 25 для мужчин и один из 35 для женщин. Факторы риска развития меланомы показаны в таблице 1.
В соответствии с увеличенным риском развития меланомы от большей инсоляции, показатели в северных широтах Австралии выше, чем в южных областях; уровень в Квинсленде почти в два раза выше, чем в Виктории. В 1999 году стандартизированный коэффициент смертности (стандартизирован по мировому стандартному населению) составил 4,7 на 100 000 у мужчин и 2,4 на 100 000 у женщин.
Меланома заняла 8 место среди причин смерти, связанных со злокачественными новообразованиями и для мужчин и для женщин, и в общей сложности 11 455 человек до 74 лет умерли и-за меланомы. Меланома стала десятым самым дорогим злокачественным новообразованием со стоимостью 65,5 миллионов долларов.
Среди белокожего населения в мире заболеваемость меланомой увеличивается быстрее, чем любое другое злокачественное новообразование.
Толщина опухоли – это самая точная мера прогноза. В настоящее время опухоли с толщиной менее 1 мм обычно подвергаются хирургическому вмешательству, в то время как выживаемость в 5 лет для опухолей толще 4 мм составляет приблизительно 50%.
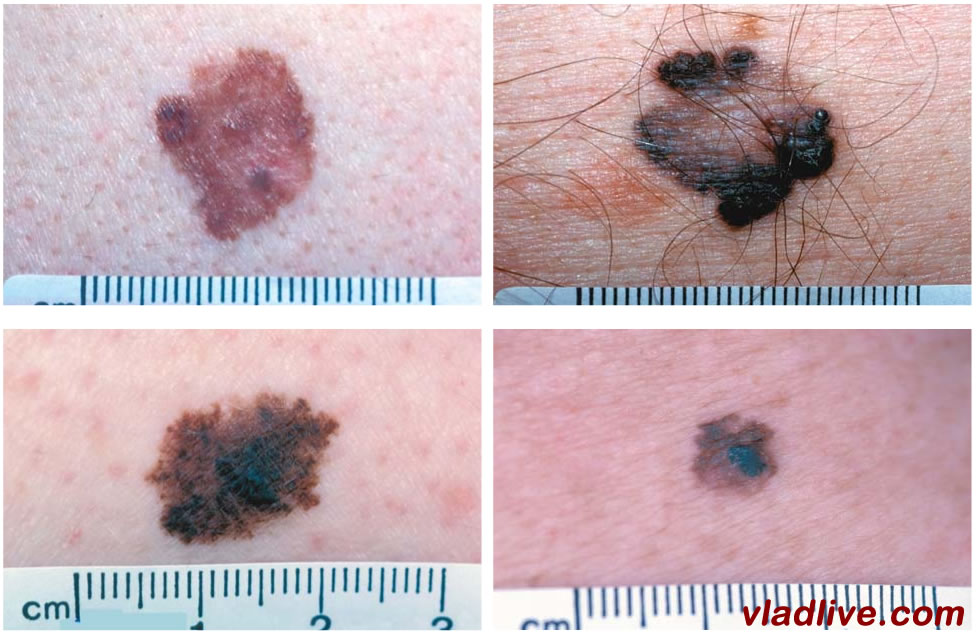
Заболеваемость толстой меланомой и связанная с ней летальность в значительной степени статична, несмотря на успехи в ее раннем обнаружении за последние 20 лет. Типичная форма меланомы – поверхностно распространяющаяся меланома (ПРМ) (рисунок 1),
составляющая 50-75% всех случаев.
Акроним «ABCD» для асимметрии, четкости границы, цвета и числа дерматоскопических элементов (>6 мм), предложенный группой Нью-Йоркского университета, был ценной помощью в предупреждении врачей и пациентов о возможности ПРМ. К сожалению, узловая меланома (УМ) не соответствует этим критериям, и фактически представляет их противоположность. В то время как УМ составляет только 10-15% всех видов меланомы, австралийские исследования показали, что они насчитывают 56-72% всех опухолей толще 3 мм. Подобный нью-йоркский анализ обнаружил, что УМ составляла 66 % опухолей толще 3 мм.
Диагностирование узловой меланомы
Недавно изданное Викторианское исследование восприятия пациентами симптомов и признаков УМ по сравнению с признаками ПРМ продемонстрировало, насколько противоположными могут быть эти подтипы.
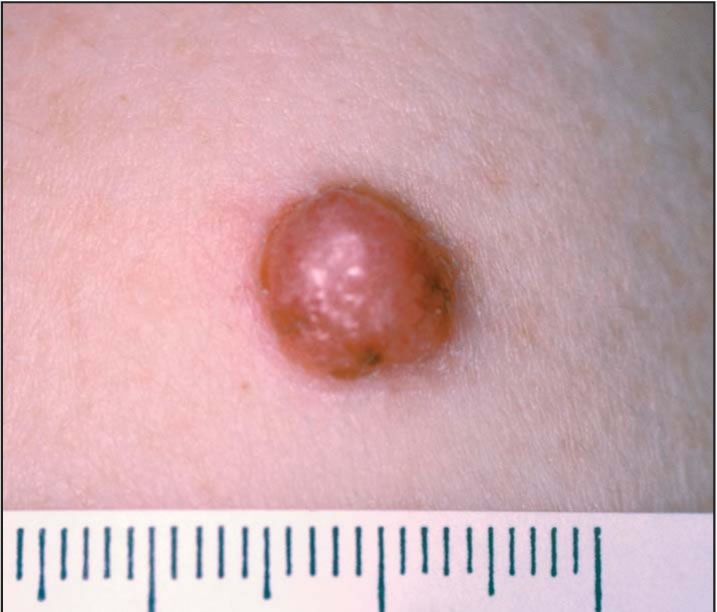
Узловые меланомы были, главным образом, симметричны (80%), с правильной границей и одного цвета (78%), большинство (55%) было амеланотическими. Также они выступают над уровнем кожи (90%), мокнущие, покрытые коркой или болезненные по сравнению с ПРМ. Обычно узловая меланома красная или розовая по цвету и, если есть, то пигментация обычно равномерно распределена по всему пораженному участку. Она поднимается с самого начала и прогрессивно растет как круглый узелок (рисунок 2).
После периода роста от одного до нескольких месяцев УМ начнет изъязвляться, покрываться коркой и кровоточить. Узловая меланома растет вертикально с начала и развивает глубину инвазии быстрее, чем другие меланомы фазы радиального роста. Поражения, которые постоянно растут больше месяца, подозреваются как УЗЛОВАЯ МЕЛАНОМА и требуют срочной реакции.
Очевидные особенности «ABCD» бесполезны при диагностировании узловой меланомы. Рекомендуемый алгоритм для клинических симптомов УМ мог бы быть «ВТР», т.е. возвышающаяся, твердая и растущая прогрессивно в течении месяца, или дольше .
Добавлю еще одно фото узловой беспигментной меланомы: Лечение меланомы. Латвия-Израиль (прим Дядя Вадик)
Дифференциальная диагностика
Рядовому гражданину сложно отличить узловую меланому от маленьких воспалительных поражений, таких как угри, фолликулит и укусы насекомых.
В начальной стадии они могут показывать схожие черты, но в течение одного месяца все становится понятно. Давнишние приподнятые узелковые утолщения, которые не меняются, такие как дерматофибромы и внутрикожные родимые пятна, также могут пробудить беспокойство, но они четко отличаются от узловой меланомы своей долгой историей стабильности. Другие отличительные диагнозы могут включать ангиомы, базально-клеточный рак (БКР) (рисунок 3),
плоскоклеточный рак (ПКР) и множество редких опухолей. Большинство поражений, которые подходят под диагностические критерии для УМ, будут БКР или ПКР. Базально-клеточный рак можно отличить наличием узелка в виде жемчужины и горизонтально ветвящейся телеангиэктазией. Плоскоклеточный рак может показать гиперкератоз, но в некоторых случаях его невозможно отличить от УМ.
Дерматоскопия ценна в диагностировании БКР, но мало полезна для УМ и ПКР.
Ведение больного
Если после клинического исследования нельзя исключить УМ, требуются срочные действия. После направления к дерматологу, необходимо проконсультироваться с клиническим врачом, чтобы избежать ненужной задержки в оценки пациента. В качестве альтернативы можно сделать полную эксцизионную биопсию, используя 1-2-миллиметровый край. Пункционные биопсии менее надежны и их не следует использовать для определения возможной меланомы. Бритвенная биопсия и бритвенное вырезание мешают важному гистологическому исследованию глубины и их следует избегать (это ж еще в 2003г народ глаголил прим Дядя Вадик).
Если диагноз узловая меланома был гистологически подтвержден, оценка прогноза по толщине опухоли, изъязвлению, местоположению и полу пациента является такой же, как и для других меланом. При более инвазивных опухолях (>1,0 мм) внимание должно быть уделено поиску консультации в многопрофильных центрах по лечению меланомы.
Что касается других меланом, выполняется широкое иссечение кожи, окружающей меланому, чтобы гарантировать полное удаление первичной опухоли, ширина вырезания варьируется в зависимости от толщины опухоли. Затем пациент должен наблюдаться на регулярной основе, частота посещений назначается согласно риску появления метастатической болезни.
При каждом последующем посещении у пациента должны проверять состояние лимфатических узлов (близлежащих и отдаленных) и печени. Должна проверяться вся поверхность кожи на наличие первичной меланомы, а так же на кожные метастазы (да ты мое австралийское золотко прим. Дядя Вадик).
************
За наводку на статью спасибо пользователю интернетов под кодовым псевдонимом «Андрей» 🙂
Короче, если у вас на коже объявился твердый прыщик, который резко увеличивается в размерах, при этом имея правильную форму, однородную структуру и ОТСУТСТВИЕ ПИГМЕНТАЦИИ — нужно скакать к нормальному дерматологу! А если «оно» при этом еще и мокнуть начинает, то не скакать, а бегом бежать!
Все, не болейте! И пусть ваши прыщики остаются прыщиками!










привет !
в первую часть добавочка:
NCT03003676 в Targovax экспериментальном клиническом испытании «s для продвинутых или неоперабельных больных меланомой , у которых рак прогрессировал после лечения ингибиторами..
по второй части:
S100-Тест используется для мониторинга и контроля , раннего выявления метастазов и рецидивов (но не для постановки диагноза!)
LDG- концентрация ЛДГ в крови возрастает при заболеваниях, которые сопровождаются повреждением тканей и клеток, этот фермент представляет собой очень важный диагностический маркер при различных заболеваниях (заболевание сердца, зл. новообразования, вышечные паталогии, диагностика онко заболевания и т.д)
действительно данные маркеры скажем несут общую картину, нет четкой привязки именно к меланоме, СКАЧЁК может показать любые паталогии! на сегодня уже технологии шагнули далеко в перед новые Gene Test (DecisionDx-Меланома тест ) и т.д смотрим в будущее!
Вообще то нейтрофилы должны «сожрать» распадающиеся (умершие) клетки меланомы,поскольку эти уже не активны и не могут «обманывать» лейкоциты(лимфоциты) организма. Тут дело в том,что у многих больных угнетена функция костного мозга. Поэтому важно контролировать уровень белых кровяных телец (wbc) вообще. Вопрос ,почему они не справляются с работой ,остаётся открытым. Это не патагенный процесс,который анти-pd1 ингибиторы атакуют. Там речь о клетке или их сообществе,т.е. опухоли. Тут мы имеем дело с фрагментами,возможно единичными клетками меланомы. И ещё возникает вопрос базилома часто сопровождает меланому,особенно при лечении Зельборафом. Но не нашёл исследования,посвящённого этой связи.
Добавка к 3ей части поста. Некоторые исследователи и сегодня полагают,что узловая меланома тоже имеет фазу горизонтального роста,правда короткую. Да на фото в 3ей части,скорее купольная,чем обычная узловая представленна. Разновидностей нодальной меланомы(к ней и узелковая относится) много.
Владимир, объяснил достаточно подробно, так что при всём моём уважении к проф. Гутману,его мнение,всего лишь его мнение, кроме того Гутман не онколог широкого профиля,как проф. Шехтер,который просто выбрал своей специализацией меланому. Проф. Гутман в первую очередь хирург. Про. Гутман не ведёт больного от и до ….Я достаточно много писал по поводу ЛДГ в блоге. Есть специальные исследования,посвящённые вопросу ,почему ЛДГ не всегда поступательно повышается с течением болезни при её прогрессировании. Кроме того, «зациклившись» на меланоме(что вполне естественно), больной\ая часто забывают,что у них и без меланомы есть хроническое\ие заболевание\я. НЕ НУЖНО ПРИДАВАТЬ ЗНАЧЕНИЕ СМЕЖНЫМ АНАЛИЗАМ КРОВИ(РАЗ В МЕСЯЦ ИЛИ 3 МЕСЯЦА),ТАМ МОГУТ БЫТЬ КОЛЕБАНИЯ И ПРОСТО НА УРОВНЕ ЛАБОРАТОРНОЙ ОШИБКИ,НО ЕСЛИ У ВАС РАСТЕТ ЛДГ НА ПРОТЯЖЕНИИ ПОЛУГОДА И СЕРЬЁЗНО ВВЕРХ(НОРМАЛЬНЫЙ УРОВЕНЬ ДОЛЖЕН БЫТЬ НИЖЕ 480 U/L), И ВЫ НАХОДИТЕСЬ НА СТАДИИ ЛЕЧЕНИЯ ПРЕПАРАТАМИ, ТО ИЩИТЕ ДРУГОГО ОНКОЛОГА,ЕСЛИ ВАШ НЕ ОБРАЩАЕТ НА РОСТ ДАННОГО ПОКАЗАТЕЛЯ ВНИМАНИЕ. ИНАЧЕ, ОЧЕНЬ МОЖЕТ БЫТЬ,ОСТАНОВИВ МЕЛАНОМУ ИЛИ ДРУГОЙ ВИД ОНКО, ВЫ ПОПАДЁТЕ К КАРДИОХИРУРГУ(К ПРИМЕРУ).
Алекс, ну в результате то он прав 🙂 И Вы, и Владимир именно это и написали.
Ну хорошо, увеличился он месяц, второй… а метастазов нет. Ну нет. И что нам делать? Проверять ВООБЩЕ ВСЕ возможные болезни? Да кто этим будет заниматься?
А вот психоз, человеку, и бессонные ночи гарантированы.
Вадим ,чуть внимательнее, я специально выделил это в комментарии,речь идёт о ДОСТАТОЧНО длительном периоде роста ЛДГ. Часто при приёме таргентных средстств парралельно начинает развиваться Базаль Селл Карцинома, мужчины старше 50и лет имеют проблему с предстательной железой, о сердечно-сосудистых я и не говорю. Мы только про ЛДГ здесь,а ещё надо обязательно функции почек и печёночные энзимы проверять, уровень содержания железа и фолиевой кислоты ,витамин В12, а то нейропатию можно пропустить. Нельзя только на гемоглобин и лейкоциты смотреть. А где-то в блоге было,как человеку гемоглобин за пару дней подняли(гематолог) и это на фоне тяжёлой онкологии. Переливание крови должны были сделать!
Поправка, про аденому предстательной железы(доброкачественное разрастание,часто переходящее в рак простаты. ) и сердечно-сосудистые заболевания , сказано опять ж.е в качестве примера, без связи с наличием\отсутствием меланомы. Это самые распространённые проблемы населения,старше 50и лет.
Психоз скорее можно получить,когда человек под наблюдением,он зафиксирован ,как NED в онкологии, после определённого лечения. А он сам непонятно себя чувствует,там болит,здесь колет и т.п. Вес не растёт, колеблется, анализ крови неясный,и тут плановое СТ(или ПЕТ-СТ) или МРТ и 2-3 недели ждать расшифровки. Когда тестировали новую аппаратуру, я наблюдал непрекрытый страх «найдут что то ?1…» И это совершенно естественно для человека с онкозаболеванием. Вообще я не стал бы говорить о специфических деталях(пациенты должны знать,что у них и как лечить, а детали врачам оставить). Но в России человек вынужден знать больше….и контролировать своё лечение более жёстко. Реалии страны.
Что касается циркуляции раковых клеток,а так же сегментов ДНК их,то исследования начались давно,ещё в 2009 году в МЦ г. Холон (недалеко от Тель-Авива) начинают исследования ,связанные с циркуляцией онкоклеток и их фрагментов в системе артериально-венозной(рассматривается, как закрытая система). При этом лимфосистема не затрагивается в данном исследовании, поскольку хорошо изучено распространение лифомы и меланомы именно через лимфоузлы. В то же время в тот период считалось,что меланома в частности реккурентная(возвратная) не может быть выявлена путём анализа венозной крови, поскольку для неё естественной «дорогой» является лимфоток. Тогда теорию о распространении через магистральный кровоток не хотели принимать в онкокругах(и для многих других видов онкологии). Следствием чего является только одна действующая электронная система по выявлению и подсчёту опухолевых клеток и их фрагменов путём анализа крови. Данная система опробована(КИ) и разрешена к применению под эгидой FDA. Однако,методика и точность позволяют использовать её только при определённих онкозаболеваниях. Вполне возможно,что в настоящее время разрабатывается програмное обеспечение для более широкого применения. И вообще,господа и товарищи,заведите себе собаку,я перевел недавно статью о применении собак в Англии для раннего определения рака. Дёшево и сердито,как говорится.
привет, ребята есть протоколы лечения на сегодня, где прописаны в динамике онко маркеры , хотим смотрим не хотим не смотрим это кто как себе представляет лечение, на сегодня нет общее доступного и быстрого диагностирования изменения заболевания, раз в 1-3 месяца ты не будешь делать КТ, МРТ к чему лишние облучения, а кровь здать ничего не стоит , будут общее доступные другие виды ген диагностики , пожалуйста будем пользоваться! В целом вопрос то начался решатся всего лишь последние 10 лет по хорошему! С диагнозом Меланома я считаю немного другое должно быть отношение к себе, но это мое мнение и никого не призываю к этому, а психоз тут не нужен во все , только четкое понимание вопроса и что ты должен делать и чего нет…, но при условии что больной пытается увеличить свои шансы на победу!!!
По поводу отношения к себе. Это касается любого онкозаболевания. Меланома достаточно легко выявляется (обычно)- это с одной стороны,а с другой требует дополнительных мер защиты организма. Особенно после обнаружения. У Вадима столько про это в блоге. Конечно трудно заставить себя или приучить людей к защитному крему, одежде…с женщинами и подростковым поколением особенно сложно(мода),но после обнаружения хотя бы!!! Пока новые методики и технологии в стадии разработки или опробования, ЛЮДИ ДОЛЖНЫ СЛЕДОВАТЬ ТОМУ ,что ВОЗМОЖНО на данный момент ,а не ждать. Это не перелом,»хоть криво», но срастётся. Только не начинайте про возраст 70+ с этим делом.